Bassetti svela i segnali critici della polmonite da influenza che impongono intervento immediato
Indice dei Contenuti:
Sintomi di allarme da riconoscere
Sintomi respiratori da monitorare con attenzione: respiro corto o affanno a riposo, peggioramento della dispnea, sensazione di “fame d’aria”. Questi segnali indicano possibile compromissione dell’ossigenazione e progressione verso polmonite interstiziale.
La tosse inizialmente secca che diventa produttiva con catarro denso, colorato o striato di sangue suggerisce sovrainfezione batterica o interessamento alveolare.
Dolore toracico intenso, puntorio o oppressivo, soprattutto se associato a tosse e difficoltà respiratoria, richiede valutazione rapida per escludere complicanze.
Febbre elevata persistente oltre i primi giorni o ricomparsa dopo un apparente miglioramento va considerata un campanello d’allarme per evoluzione sfavorevole.
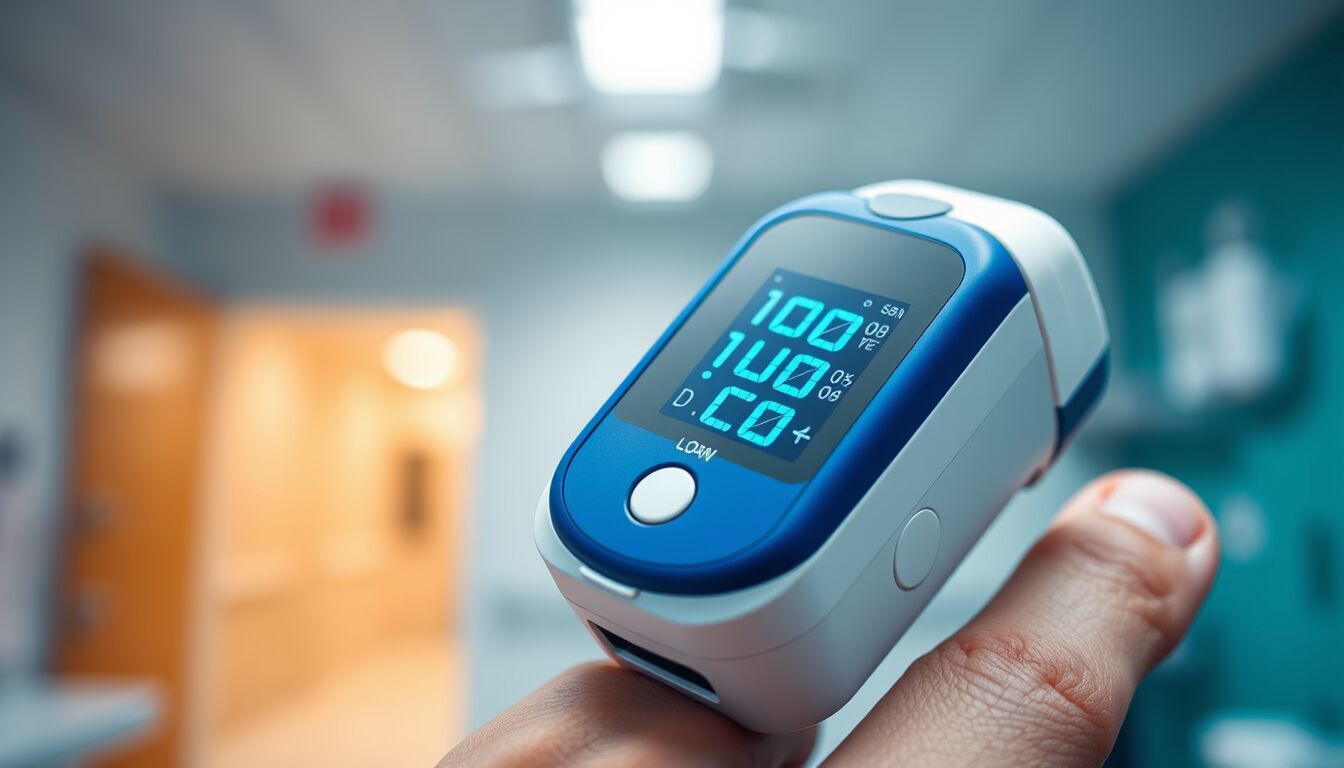
Saturazione misurata con saturimetro sotto 90–88% in soggetti abitualmente al 97–98% rappresenta indicatore di insufficienza respiratoria e necessita di intervento tempestivo.
Sintomi sistemici gravi: spossatezza marcata, confusione, sonnolenza (più frequente negli anziani), disidratazione e scarso appetito segnalano quadro severo.
Nei bambini e nelle persone con patologie croniche, il peggioramento rapido dei sintomi e il rifiuto dei liquidi richiedono attenzione immediata, considerata l’elevata incidenza nelle fasce pediatriche durante l’attuale stagione influenzale.
Quando andare al pronto soccorso
Rivolgersi subito al PS se, insieme alla febbre, compaiono segni di insufficienza respiratoria: affanno a riposo, respiro rapido, cianosi delle labbra o delle dita.
Indicatore oggettivo: con il saturimetro, una saturazione che scende sotto 90–88% in chi normalmente è al 97–98% impone valutazione urgente.
Non è necessario il PS per 2–3 giorni di febbre alta isolata (38–39,5 °C) senza altri segni di allarme: è il decorso tipico dell’influenza.
Accesso immediato se il dolore toracico è intenso o aumenta con la respirazione, specie se associato a tosse persistente.
Allerta in caso di peggioramento improvviso dopo un’apparente ripresa, ricomparsa della febbre e catarro denso o colorato, possibile segno di polmonite batterica secondaria.
Nei bambini, negli anziani e nei pazienti con malattie croniche, valutare rapidamente se compaiono letargia, confusione, rifiuto dei liquidi o segni di disidratazione.
L’attuale ondata influenzale con variante “K” del ceppo A(H3N2) mostra quadri severi anche in adulti sani: accesso tempestivo ai servizi emergenziali riduce il rischio di esiti gravi e ricoveri prolungati.
Come si sviluppa la polmonite da influenza
Il virus influenzale, in particolare la variante “K” del ceppo A(H3N2), può estendersi dalle vie aeree superiori agli alveoli, generando infiammazione che ostacola lo scambio di ossigeno.
Si distinguono due percorsi principali: la polmonite virale diretta, in cui il patogeno infetta il tessuto polmonare causando danno interstiziale; la polmonite batterica secondaria, favorita dal calo delle difese mucosali dopo l’influenza con sovrainfezione da batteri come lo pneumococco.
La compromissione dell’ossigenazione si manifesta con dispnea, peggioramento della tosse e saturazioni in calo; senza diagnosi precoce può rendersi necessaria ossigenoterapia, fino a supporti avanzati e terapia intensiva.
Il decorso severo non riguarda solo i fragili: anche adulti giovani e sani possono sviluppare quadri rapidi e gravi, mentre bambini e anziani restano più esposti alle complicanze sistemiche e respiratorie.
Prevenzione e protezione consigliata
La vaccinazione antinfluenzale riduce rischio di forme gravi e di polmonite anche in caso di infezione.
Misure igieniche: lavaggio frequente delle mani, copertura di naso e bocca durante tosse/starnuti, isolamento domestico in presenza di sintomi per limitare la trasmissione.
Evitare contatti stretti con soggetti malati, aerare gli ambienti, idratarsi adeguatamente e monitorare i segnali respiratori con saturimetro nei soggetti a rischio.
Con l’elevata circolazione del virus e l’“effetto Natale” seguito da ripresa dei contagi, prudenza e intervento tempestivo restano determinanti per prevenire ricoveri e complicanze.
FAQ
- Che cos’è la polmonite da influenza?
È l’estensione dell’infezione influenzale agli alveoli con infiammazione che riduce l’ossigenazione. - Qual è la differenza tra polmonite virale e batterica secondaria?
La prima è causata direttamente dal virus, la seconda da batteri che infettano dopo l’indebolimento delle difese respiratorie. - Chi rischia maggiormente complicanze?
Bambini, anziani, cronici, ma anche adulti giovani sani possono avere quadri severi. - Quali segnali indicano peggioramento verso polmonite?
Affanno crescente, tosse che diventa produttiva, febbre che persiste o ritorna, saturazione in calo. - La vaccinazione previene la polmonite influenzale?
Riduce significativamente gravità, complicanze e rischio di ricovero. - Quali misure pratiche riducono la trasmissione?
Igiene delle mani, etichetta respiratoria, ventilazione, isolamento in caso di sintomi e uso del saturimetro nei soggetti fragili.
Prevenzione e protezione consigliata
Vaccinazione antinfluenzale raccomandata per anziani, bambini, cronici, gravidanza e operatori sanitari: limita complicanze e ricoveri anche con variante “K” del ceppo A(H3N2).
Igiene respiratoria: lavare spesso le mani, usare fazzoletti monouso, coprire naso e bocca con gomito o tessuto durante tosse e starnuti, smaltire correttamente i rifiuti.
Riduzione dei contatti in presenza di sintomi: restare a casa, evitare riunioni affollate, usare mascherina in ambienti chiusi affollati o con persone vulnerabili.
Ventilazione regolare degli ambienti, sanificazione di superfici toccate di frequente, attenzione a scuole e luoghi di lavoro dopo l’“effetto Natale”.
Idratazione, alimentazione equilibrata, sonno adeguato; nei soggetti a rischio, tenere un saturimetro per monitorare l’ossigenazione e contattare il medico se i valori scendono.
Gestione precoce dei sintomi: antipiretici secondo indicazione medica, evitare antibiotici senza prescrizione per non mascherare una polmonite batterica secondaria; valutazione clinica rapida se peggiorano respiro e tosse.
DIRETTORE EDITORIALE
Michele Ficara Manganelli ✿
PUBBLICITA’ – COMUNICATI STAMPA – PROVE PRODOTTI
Per acquistare pubblicità CLICCA QUI
Per inviarci comunicati stampa e per proporci prodotti da testare prodotti CLICCA QUI


